
ARTERITIS
DE TAKAYASU TIPO IV:
CONSIDERACIONES
INTRA Y PERIOPERATORIAS
AUTORES:
Antonio
Juan Maldonado Campos
Javier
Prieto Galache
Maria
Salvadora Serrano Atero
Francisco
Peramo Fernández
Carmen
Serrano Álvarez
Ricardo
Salas de Zayas
Inés Macias
Guarasa
José Maria
Sánchez Rodríguez
Vicente
García Róspide
Eduardo
Ros Díe
La
correspondencia deberá ser dirigida a:
Antonio
Juan Maldonado Campos
C/ Eolo nº
12. Urb. Cortijo del Aire.
ALBOLOTE.
18220
-GRANADA (España)
TLF: 958
45 32 45
E-mail : vedra@mx3.redestb.es
Nombre de
la Institución donde se realizo el trabajo:
Hospital
Universitario San Cecilio
ARTERITIS DE TAKAYASU TIPO IV: CONSIDERACIONES INTRA
Y PERIOPERATORIAS.
Maldonado Campos A.J.*, Prieto Galache J.*, Serrano
Atero M.S.*,Peramo Fernández F.*, Serrano Alvarez C.*, Salas de Zayas R.**,
Macias Guarasa I.**, Sánchez Rodríguez J.M.***, Garcia Rospide V.***, Ros Díe
E.***
(*)Departamento de Anestesiología Reanimación y
Terapia del Dolor.
(**) Departamento de Medicina intensiva y Unidad
Coronaria.
(***) Departamento de Angiología y Cirugía Vascular.
Hospital Universitario San Cecilio. Granada.
Resumen: Se
realiza una breve revisión de la Enfermedad de Takayasu a propósito de un caso,
haciendo especial énfasis en las
consideraciones desde el punto de vista
del manejo anestésico que siendo común en cuanto a cirugía de troncos
supraaórticos para los tipos I y IV, puede ser condicionada en este último por la cardiopatía pulmonar
severa asociada, comentándose las tendencias actuales hacia la normocapnia y
normotermia lo que desde un punto de vista histórico es como un volver hacia la
normalidad después de haber pasado por las épocas de la hipercapnia, la
hipocapnia y sus fenómenos de robo y robo invertido a la vez que seguimos
esperando ese monitor que sustituiría al paciente despierto, de la cirugía
carotidea con anestesia local como patrón de referencia, y que hoy por hoy
sencillamente no existe. En este campo abonado a la isquemia cerebral, las
consideraciones no solo corresponden al
anestesiólogo, sino que implican en primer grado tanto al cirujano como al
intensivista. Es por ello que en este articulo se reúne a representantes de los
tres departamentos que colaboraron en optimizar la calidad de vida de un
paciente crítico en el que la evolución
que va a seguir su enfermedad nos resulta cuando menos, desconocida.
Palabras
Clave: Takayasu, Flujo Sanguíneo Cerebral, Metabolismo Cerebral,
Isquemia Cerebral, Síndromes de robo,Monitorización
Abstract:
Introducción : Presentamos un caso típico de la conocida
"pulseless disease", a la vez que se describe someramente la
enfermedad y la paciente
Material y métodos: Paciente sometida a
revascularización protésica Aorto - bicarotideo - humeral derecho, bajo
anestesia combinada (TIVA + epidural torácica alta. Monitorización ECG (DII, V5),
capnografia, saturación de O2 en golfo de yugular derecha(fallido),
pulsioximetría a tres extensiones (dos pulsioxímetros en ambos lóbulos
auriculares) y otro en dedo de pie derecho, mientras que la presión arterial se
determinó en la arteria pédia izquierda. Gasometrías seriadas cada 30 minutos y
siempre que el capnógrafo marcase alguna variación, que indicase la posibilidad
de alejarnos de la PaCO2 = 40.
Como medidas de precaución adicionales ante la
eventualidad de cambios en la presión arterial media prefijada (se estableció
un rango de seguridad entre 100 -120 mm.Hg.), al margen de las prefusiones de
Remifentanilo y del Diprifusor®, se añadieron otras de Dopamina,
Nitroglicerina, y Cisatracurio, conectadas a un catéter triple luz (A.V.A.®) en
vena femoral izquierda. Todos los líquidos se infundieron a través de
calentador y se coloco manta calentadora Bair Hugger® . Se describe la
intervención.
Resultados: Tras siete horas de anestesia durante las cuales la
paciente no presentó ninguna salida del rango prefijado para los
parámetros de PaCO2 y de PAM, y presentando una temperatura esofágica de
36´3º C, se procedió a su extubación tras
bolus de Mepivacaina al 1% y Fentanilo epidural. Despertó orientada y
colaboradora, pasando a U.C.I. durante 72 horas, tras las cuales y a los cinco
días de estancia en sala se le dio el alta hospitalaria. Su estado a los seis
meses de la intervención es francamente bueno, aun quedando pendiente, de
puente carótido axilar o humeral izquierdo, tras dilatación de las pulmonares.
Introducción:
a)La enfermedad: La arteritis de Takayasu, es una
rara forma de panarteritis obliterativa no especifica, que se localiza principalmente
en las arterias supraaórticas, renales y pulmonares, afectando generalmente a
mujeres en las primeras tres décadas de
vida, y en las que la ausencia de pulsos en brazos, soplos vasculares, y
retinopatía son los síntomas clásicos a los que suele asociarse la hipertensión
a nivel de las extremidades inferiores1.
Para Rizzi et al.2,aunque preferentemente estén
afectadas mujeres en edad reproductiva, la distribución de esta vasculitis es
de carácter mundial y su detección es cada vez mas alta en varones, apareciendo
en fenotipos muy variables y en diferentes grupos étnicos y en niños.20
Su causa
permanece desconocida, y aunque se ha sugerido una relación con determinados
antígenos asi como con algunos inmunocomplejos circulantes, el significado
patogénico de estos permanece aún oscuro.19 Los resultados del
examen histológico y angiográfico la hacen difícilmente diferenciable de la
arteritis de Células Gigantes.3 Al igual que en esta, las lesiones
inflamatorias arteriales comportan la estenosis y oclusión de las ramas
viscerales de la aorta, asi como en raras ocasiones dilataciones aneurismáticas
de diverso tamaño en las zonas afectadas, o a partir de ellas, que incluso pueden
dar lugar a dilatación aneurismática de toda la Aorta obligando a su completa
restitución protésica.4,5
Al igual
que en otras vasculitis se desarrolla en dos fases; una primera caracterizada
por síntomas constitucionales no específicos, tales como fiebre, anorexia
mialgia etc, y otra segunda que debuta con ausencia de pulsos acompañado de
síntomas isquémicos del territorio afecto (generalmente el cayado aórtico y sus
ramas principales). El hecho de que también afecte a la arteria pulmonar
constituye una diferencia con la arteritis de Células Gigantes, y en alguna
ocasión el predominio de las lesiones a este nivel ha constituido una
indicación de neumonectomía por oclusión total de la pulmonar derecha sin
opciones de revascularización.6
La insuficiencia Cerebrovascular que sigue al
descenso en el flujo sanguíneo cerebral (FSC), se manifiesta por episodios de
accidentes isquémicos transitorios y alteraciones visuales, estando presente en
el 30 - 35% de los casos. Es en esta situación sintomática, en la que la
revascularización tanto por métodos endovasculares como quirúrgicos esta indicada.17,18,21
Aunque su
presentación clínica es muy heterogénea, desde los casos asintomáticos a los
catastróficos. La clasificación de este tipo de arteritis obedece a la
localización de las lesiones 7,8:
Tipo I.- Afectación solo
del arco aórtico y sus ramas
Tipo II.-Afectación de la
Aorta tóraco-abdominal pero respetando el arco
Tipo III.- Mezcla de los
dos anteriores
Tipo IV.- Cualquiera de los
anteriores con inclusión de la arteria pulmonar.
Aunque la
hipertensión puede ser debida a afectación de las renales por la propia
evolución de la enfermedad, no podemos descartar que sea reactiva dado el grado
de hipotensión registrado en la parte superior al cayado y los mecanismos
neurohumorales y reflejos que pueden estar implicados a partir de su detección tanto
a nivel del seno carotideo como del
SNC.
b)La
paciente: En el año 1997 una mujer de 29 años con
antecedentes de alergia al ciprés las coníferas y al látex, tres hijos sanos y un aborto, ingresa en un servicio
de cardiología por disnea de medianos esfuerzos de años de evolución
intensificada en los últimos dos meses, hasta hacerse de reposo, junto a
episodios de tos pertinaz astenia y dolores en hemitórax izquierdo de ritmo
mecánico.
A la exploración clínica,
la paciente es normotensa, con pulsos periféricos normales, y resto de
exploración anodina excepto soplo sistólico III / VI., en plano anterior de
tórax y espalda. Hemograma dentro de la normalidad. ECG normal. Aumento de las pulmonares en la placa de tórax,
Gammagrafía V/Q con múltiples defectos de perfusión en LSD y segmento apical de
pulmón izquierdo, (alta posibilidad de TEP). Eco doppler MMII: normal. PFR:
Leve disminución generalizada de volúmenes. Ecocardiografía: Hipertensión
arterial pulmonar con repercusión en cámaras derechas, Presión sistólica
pulmonar de 65 mm.Hg. Ligera estenosis de Art. Pulmonar Izquierda. Aorta
normal. No cortocircuito intratorácico. Cateterismo cardiaco: Estenosis de
ambas arterias pulmonares principales con gradientes de 30 mm.Hg. distales a la
estenosis con una presión pulmonar normal. Es diagnosticada de Cardiopatía
pulmonar con estenosis de las dos ramas pulmonares quedando pendiente de
dilatación de ambas por el servicio de Cardiología.
Al año siguiente, acude a la consulta de oftalmología, por
disminución progresiva de la agudeza visual en O.D. de dos meses de evolución
habiendo sido diagnosticada de Oclusión de la arteria central de la retina
(OACR). El Fondo de ojo indica revascularización de la OACR, con áreas de
isquemia pero no neovasos, iniciándose tratamiento con láser.
Unos meses después ya en
1999: Neovascularización y edema macular en ojo derecho, fotopsias en el
izquierdo con focos algodonosos yuxtamaculares. Posteriormente se le realiza
angiografía de troncos supraaórticos. Presenta debilidad mandibular con
episodios de caída de la agudeza visual y sensación de mareo, sin giro de
objetos, con movimientos de Cabeza. TA 160/90, catarata derecha, ausencia de
pulso radial, cubital y carotideo en decúbito, carótida derecha palpable en
bipedestación. La arteriografía digital muestra afectación de los tres troncos
supraaórticos con estenosis limite de tronco braquiocefálico y de carótida
izquierda con oclusión de la subclavia izquierda. A través de numerosos vasos
colaterales, se reinyecta la axilar derecha no observándose en el lado
izquierdo reinyección a troncos proximales. Ambas arterias vertebrales se
reinyectan al nivel de su tercio proximal. (tres imágenes angiográficas pueden
verse en las figuras 1,2,y 3).
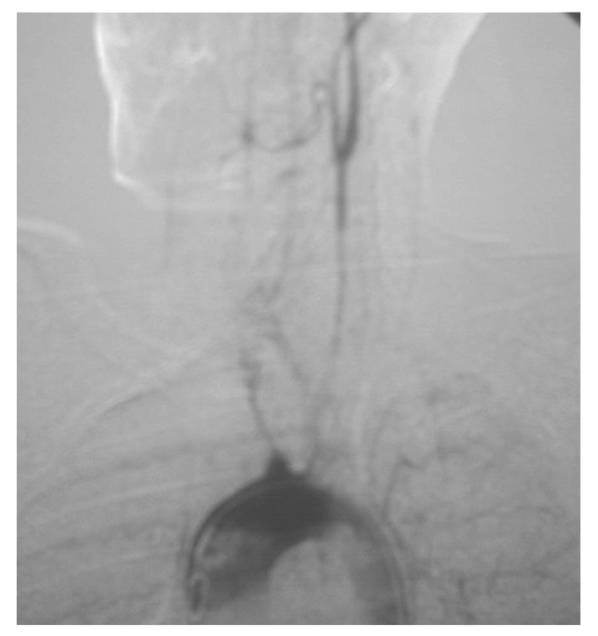
Fig.1. Imágenes angiográficas (ver texto)
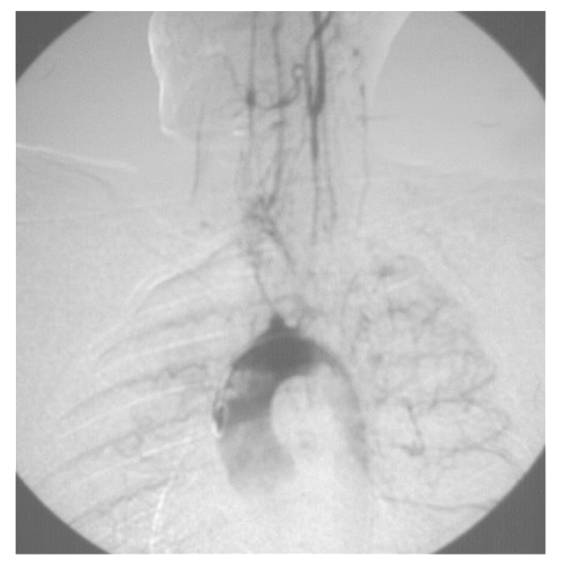
Fig.2. Imágenes angiográficas (ver texto)
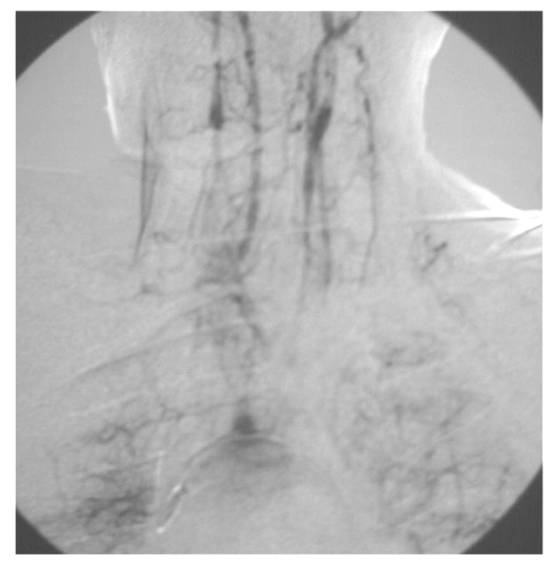
Fig.3. Imágenes angiográficas de reinyección (ver
texto)
En Marzo del presente año, es enviada a nuestro centro diagnosticada de Enfermedad de Takayasu,
amaurosis en ojo derecho, cardiopatía pulmonar severa, alergia al látex, y
Tratamiento crónico con citostáticos (Ciclofosfamida).
En tratamiento actual con:
Copidogrel, Lorazepam, Nifedipino, y Prednisona. Las ventajas del Tratamiento
corticoideo antes y después de la cirugía las describen Ando et al.16
Material y
métodos:
a)Manejo anestésico:
Anestesia combinada epidural torácica alta más intravenosa total pura (TIVA)
Premedicada la noche
anterior con tres mg vía oral de Bromazepam, aparte de su medicación habitual,
la paciente ingresa en quirófano con una TAM de 110. mm. Hg., y una frecuencia
cardiaca de 95 l.p.m. (90 basales) refiriendo estar tranquila y mostrándose
colaboradora.
Inducción:
Tras la colocación de catéter epidural al nivel de T2-T3, por el que se
inyectan 25 mgrs. de Bupivacaina al 0'25% con adrenalina al 1:200.000 más 0'10
mgrs de Fentanilo, se procede a una inducción suave con Propofol, Cisatracurio
y Remifentanilo, a través de cánula periférica de 16 G., no observándose alteración
superior al 10% en los parámetros ya comentados. Aplicación de Lidocaina en
aerosol sobre las cuerdas vocales y posterior introducción de tubo siliconado
del nº 37 tipo Robertsaw de doble luz izquierdo.
Mantenimiento:
Se introduce catéter de triple luz en femoral derecha, a la vez que se conecta
cánula en arteria pédia para determinación continua de PAM., y extracción de
sangre para gasometría cada 30' y electrolitos cada hora.
Por
problemas técnicos, durante la colocación del catéter de oximetría, nos vemos
obligados a abandonar la monitorización en el golfo de la yugular, lo que consideramos un serio contratiempo
desde el punto de vista de la monitorización pero no un obstáculo insalvable.
Se colocan
dos pulsioxímetros en ambos lóbulos auriculares, que detectan una señal débil y
sin onda clara, pero una saturación de 96 y 97% para lóbulo derecho e izquierdo
respectivamente, en contraste con el 100% que simultáneamente se registra en el
pie. Antes de la inducción los valores eran de 92% , 93%, y 97% en los citados
puntos. Al final de la intervención, las saturaciones eran 99%,100% y 100%
Se añaden
dos jeringas en bombas de perfusión continua de Dopamina a 1-1´5 mg. Kg. -1min. -1
y Nitroglicerina a 0'1 mg. Kg.-1
min. -1
No se
aplicó ningún tipo de gas anestésico, durante la intervención manteniendo una
mezcla de oxigeno /aire a una FiO2
de 0'5.
Se monitorizo el ECG en las
derivaciones en DII y V5,
con sistema de alarma a variaciones de
ST, o movimientos del punto J. No se registro ninguna variación, para una
frecuencia cardiaca mantenida de 75-80 l.p.m.
La
medición de la capnografia no registró ninguna variación a lo largo de toda la
intervención, por lo que las gasometrías se obtuvieron en los tiempos
prefijados (Cada 30 minutos) y aunque en ningún resultado se obtuvo la PaCO2 = 40, si nos mantuvimos en
normocarbia estricta. (Rango de 38 a 39'4 mm.Hg)
Una manta
térmica tipo Bair Hugger le fue colocada desde la cintura a los pies. Todos los
líquidos se infundieron a través de calentador estándar. con el objetivo de
mantener la normotermia La temperatura se determino en esófago, manteniéndose
entre 36´2 y 36,6º C.
Se estableció medida de
diuresis horaria.
El balance
hídrico dinámico total durante las once horas de anestesia, para once litros de
fluido fue de -300ml.
Se le
administraron tres dosis bolus vía epidural de Mepivacaina 1%(50 mgrs) asociado
a Fentanilo (0'10 mgrs) antes del clampaje parcial de la Aorta ascendente, la
misma cantidad tras la primera anastomosis carotidea y una hora antes del despertar.
La presión venosa Central
osciló entre 6 y 10 mm Hg.
Despertar:
Consciente y orientada, se le traslada a UVI donde se mantiene 72 horas hasta
su salida a sala.
b)Descripción de la intervención quirúrgica:
Esternotomia media, apertura de pericardio y preparación de la aorta
ascendente. Seguidamente apertura del cuello a lo largo del borde anterior del
esternocleidomastoideo derecho. Disección de la carótida común y la
bifurcación. Tunelización desde aquí hasta mediastino superior, Heparinización
con 3500 u.i., de heparina sódica i.v. Clampaje parcial de la Aorta ascendente
con Satiuski y anastomosis termino-lateral de Dacron de 12 x 7 con sutura de
Surgilene de tres ceros.(Fig.:4)
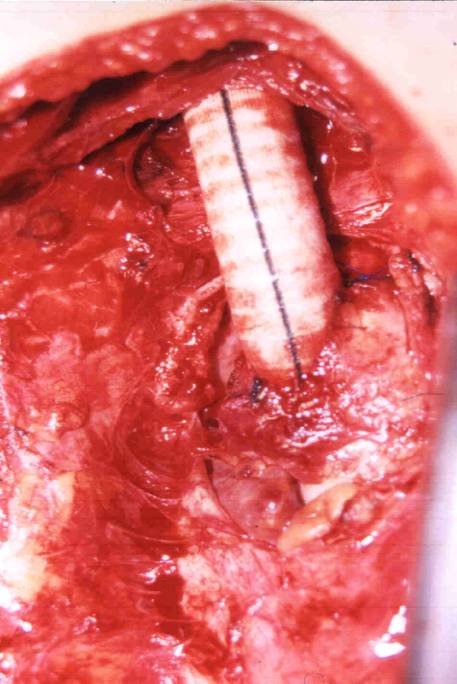
Fig. 4.: Anastomosis termino - lateral y Tunelización de la
prótesis
Junto a la
solapa pericárdica puede observarse la orejuela .
Pasamos la rama derecha por
el túnel previamente realizado, y anastomosamos la rama derecha
terminolateralmente a la carótida común junto a la bifurcación con sutura de
Surgilene de seis ceros(Fig 5).
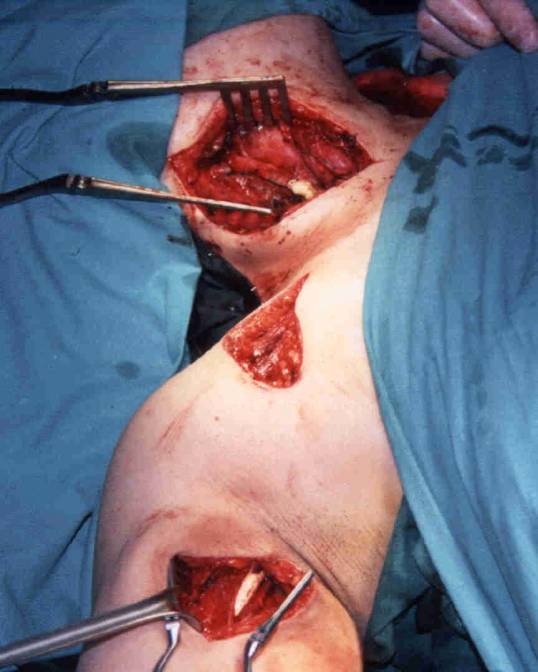
Figura 5.: Puente carótido
- humeral. Como puede verse la arteria axilar a nivel clavicular es un cordón
inutilizable
La rama derecha no
conseguimos pasarla al lado izquierdo pues la enferma tiene un bocio mayor del
esperado y finalmente lo que hacemos es conectar un Dacron recto de 7 desde el
cuerpo de prótesis de 12 hasta la carótida izquierda(Fig.:6) que se diseca de
igual forma que la derecha.
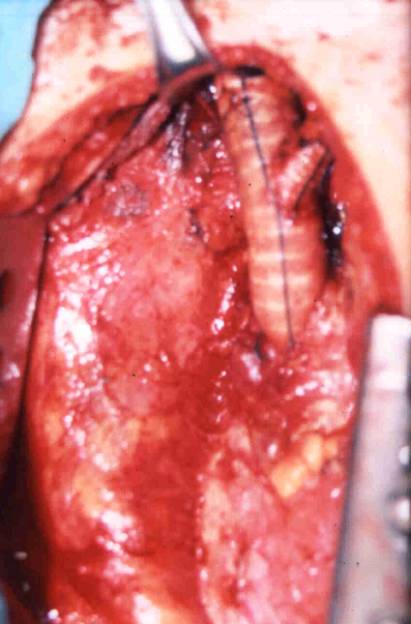
Fig.6.: La conexión a carótida izquierda hubo que
realizarla anastomosando a la prótesis.
Abrimos la zona
subclavicular derecha, y cortamos el pectoral menor pero a ese nivel la arteria
axilar esta afectada, es un cordón y no puede usarse, por ello nos vamos al
tercio superior del brazo donde disecamos la arteria humeral que es hipoplásica
pero permeable y con buena salida, haciendo una prótesis carótido -humeral con Gore Strecht de seis mm. Anillado que pasamos bajo la clavícula. Cierre por
planos.
c)Informe de la estancia
y evolución en UMI (resumen).:La evolución
del postoperatorio ha sido satisfactoria retirándose los drenajes de las
prótesis a las 24 horas, y el pericárdico a la 48h. Espirometría incentivada, y
aerosolterapia. Se mantuvo analgesia epidural con Bupivacaina +Fentanilo
durante las primeras 48 horas.
Resultados
y discusión:
Los parámetros de que
dispone el anestesiólogo en la búsqueda de la protección cerebral en este tipo
de pacientes se limitan a:
1.-Manejo de la Presión de
perfusión cerebral.(Objetivo PAM alta)
2.-Hematocrito
3.-Temperatura corporal
(Objetivo Normotermia)
4.-Volumen intravascular
(Normovolemia dinámica)
5.-Volumen del espacio
intersticial (asociado al anterior)
6.-Posición del paciente
(dos tiempos en este caso: antes y después de la revascularización)
7.- Efecto
electrocardiográfico de los anestésicos.
8.-Monitorización de la
función neurológica.
1)El
objetivo PAM alta.
Si el mantenimiento de la
relación FSC /CMRO2 es el objetivo fundamental del manejo anestésico, ello es
debido a la existencia de un
acoplamiento entre el aporte y la demanda de oxígeno que tenemos que seguir
manteniendo. Asi en 1890 Roy et al.9, comentaban acerca de un mecanismo
intrínseco por el cual el suministro vascular puede ser variado localmente en
correspondencia con las variaciones locales de la actividad funcional, y en
nuestros días Blanco et al.10.: comentan a propósito del cerebro
como convertidor energético, que como cualquier otro convertidor debe ser
eficiente en el uso del substrato que se le suministra (FSC); y como consumidor
de energía no debe despilfarrar la disponible. En condiciones fisiológicas el
suministro de sustrato(FSC) es paralelo al gasto de energía (consumo de oxigeno
y utilización de la glucosa) (CMRO2). Este acoplamiento añaden, ha sido
demostrado no solo a escala general, sino en todas las subunidades del SNC. La
heterogeneidad en el flujo pues, se adapta en espejo a la heterogeneidad en el consumo
siendo este aporte de flujo más alto en las áreas de mayor consumo (Corteza
auditiva y neocortex), y menor en las de menor demanda.(globus pallidus,
sustancia blanca). Algunos detalles sobre valores fisiológicos pueden verse en la Tabla I.
TABLA I : VALORES DE FISIOLOGÍA
CEREBRAL
|
F.S.C.
GLOBAL |
50 ml. / 100gr. / min |
|
F.S.C. (Materia
Blanca) (Glia) |
20 ml. /
100gr. / min. |
|
F.S.C. (Materia gris) |
80 ml. /
100 gr. / min. |
|
CMRO2
(global) |
3'5 ml.
/ 100 gr. / min. |
|
RELACION
F.S.C. / C.M.R.O |
15 - 20 |
|
FSC ( ml. /100gr. / min.) FSC =20 FSC = 15 FSC = 6-15 FSC <
6 SvJO2
media |
Electroencefalograma Enlentecimiento EEG
Plano Penumbra Isquémica Muerte
neuronal 60% |
En circunstancias
normales, el aporte de oxigeno supera ampliamente a la demanda, sin embargo en
el caso que nos ocupa el flujo esta bastante comprometido en función de la
obliteración de los troncos supraaórticos. La
presión de perfusión
cerebral se encuentra disminuida, a la vista de la angiografía en que tanto la
circulación anterior carótido dependiente como la posterior por las vertebrales
que dan origen a la basilar pueden comprometer en cierto grado la compensación
suficiente por el polígono de Willis. Por otra parte las comunicaciones
leptomeningeas potenciales que pueden perfundir "áreas secas"
(comunicaciones entre las arterias cerebral anterior y media, y media y
posterior) están también afectadas al ser la disminución del flujo global. El factor de acoplamiento entre FSC y
demanda metabólica puede pasar a ser crítico, de donde la necesidad de mantener PAM a nivel alto mantenido, no
tolerando caídas por debajo de 100 mm Hg de PAM. De hecho la paciente se
mantuvo en el rango de 110-120 durante toda la intervención por lo que en
ningún momento consideramos que el aporte de oxígeno cerebral pudiese estar mas
bajo que en su actividad diaria.
2) El
Hematocrito: El balance entre la búsqueda de efectos reológicos,
y el aporte de oxigeno nos llevo a mantenerle en valores de 30 durante toda la
intervención.
3)La
normotermia: Aunque cierto grado de hipotermia puede ser
beneficioso por el descenso de la CMRO2, el mantenimiento de la normotermia
beneficia la acción protectora de los fármacos anestésicos a la vez que permite
un despertar más precoz y una evaluación neurológica postoperatoria inmediata
más fiable.
4)El
objetivo PaCO2 = 40:
En todas las técnicas
anestésicas dirigidas al mantenimiento de un flujo sanguíneo óptimo, la
presencia de una normocarbia estricta no debe desestimarse (PaCO2 = 40
mm de Hg). y siendo el FSC directamente proporcional a la tensión del CO2
arterial, (el CO2 es el vasodilatador mas potente a nuestra
disposición). El mantenimiento y monitorización de los valores del CO2
por gasometría y capnografia a tiempo real, es de una importancia crítica.11
La hipocapnia por hiperventilación controlada debe ser evitada a toda costa, ya
que puede precipitar la aparición de isquemia cerebral. La búsqueda del
síndrome de robo tipo Robin Hood, desviando el aporte de territorios ricos en
flujo hacia áreas pobres en el mismo, era uno de los antiguos axiomas de la
protección cerebral que ya no resiste el mínimo examen crítico11.Siendo
la hipoxemia regional, en si misma el más potente vasodilatador cerebral, estos
territorios se encuentran ya dilatados al máximo, y asi todo síndrome de robo
se traduciría en la vasodilatación de vasos ya ricos en aporte que aumentarían
su flujo, en un fenómeno de robo a la inversa por lo que vino a llamarse
jocosamente "Síndrome del Sheriff de Nothingham" 11
4 y 5.-
Volumen intravascular y del espacio intersticial: El
objetivo es la situación de normovolemia dinámica, con monitorización de PVC a
través de una de las ramas del catéter femoral manteniéndola alrededor de 10 mm.Hg.
previo a la revascularización y bajándole a 6-8 mm Hg. Tras la
revascularización. En el Takayasu tipo I habríamos insertado catéter de arteria
pulmonar, pero en el tipo IV, lo descartamos de entrada. Irritación de arterias
previamente afectadas, con mala relación riesgo / beneficio, aparte de la
alergia al látex).
6.- Posición: En decúbito
supino desde el inicio, se procede a la elevación de cabeza y torso en ángulo
de 10º tras la revascularización y otros 10 a la mesa (la toracotomía no nos
permitía más). A partir de la revascularización y como primera medida ante la
posibilidad del Síndrome de Hiperperfusión Postoperatoria,( Tabla IV)12,13
TABLA IV
COMPLICACIONES EN
EL POSTOPERATORIO
1.- HIPERTENSION ARTERIAL:
Etiología:
Supresión antihipertensivos
Dolor/agitación
Disfuncion barorreceptores
Hipertensión neurogénica
Tratamiento:
Nitroprusiato
Esmolol
Labetalol
Antagonistas del calcio
Clonidina
2.- HIPOTENSION ARTERIAL:
Etiología:
Hipovolemia
Sobresedación
Respuesta diferida seno carotideo
Tratamiento
Vasopresores
3.- DEFICIT NEUROLOGICO:
Etiología:
Inestabilidad neurológica
Presencia de trombos frescos
Estenosis contralateral
Tratamiento:
Control cuidadoso de TA
Heparinización
Clampaje intraoperatorio < 2´
4.- SINDROME DE HIPERPERFUSION:
Etiología:
Retardo en restablecimiento de autorregulación cerebral
Tratamiento:
Control cuidadoso de TA
Anticomiciales si convulsiones
Anticoagulantes contraindicados
5.- HEMORRAGIA POSTOPERATORIA:
Evacuación del hematoma
7.-Efectos
protectores de los anestésicos: Preferimos la asociación
TIVA más epidural, descartando el uso del oxido nitroso. Las consideraciones
para la elección de esta técnica
se derivan de la observación de
la tabla II.12,13
TABLA II
ELECCIÓN
DEL ANESTÉSICO
FARMACOS INDUCCION:
Pentotal:
Disminuye: CMRO2, FSC, PIC
Disminuye el edema cerebral
Bloquea canales sodio
Etomidato
Disminuye: CMRO2, FSC, PIC
Efecto vasoconstrictor cerebral
Suprime eje adrenocortical
Midazolam:
Disminuye: CMRO2,FSC
Propofol:
Disminuye CMRO2, FSC, PIC
Efecto vasoconstrictor cerebral
Actividad antioxidante
FARMACOS MANTENIMIENTO:
Halogenados:
Aumentan FSC: Halotano>Enflurano>Isoflurano>Desflurano
Disminuyen CMRO2: Desflurano>Isoflurano>Enflurano>Halotano
Alteran autorregulación cerebral
Oxido nitroso:
Aumenta: CMRO2, FSC, PIC
Propofol:
Disminuye:
CMRO2, FSC, PIC
No
altera autorregulación cerebral
Permite
valoración neurológica precoz
8)Monitorización:
Se decidió el uso de la SjvO2.ante los buenos
resultados obtenidos por Kawaguchi15,y la buena correlación con el
Doppler transcraneal, pero por problemas técnicos de malfuncionamiento y
calibración de última hora del
oxímetro, no pudimos llevarla a cabo.
Un esquema
de los medios a nuestra disposición, con sus inconvenientes y ventajas se
esquematizan en la tabla III 12,13.
TABLA
III
MONITORIZACION
DE LA FUNCION NEUROLOGICA
1.-
ANESTESIA REGIONAL:
Valoración neurológica del enfermo despierto.
2.-ANESTESIA
GENERAL:
EEG:
Descensos de la frecuencia y amplitud
del voltaje relacionados con descenso del FSC.
Cambios EEG>10´indican déficits
neurológicos postoperatorios.
Especificidad y sensibilidad bajas
PESS:
Durante la isquemia cerebral muestra:
. latencia prolongada
. descenso de amplitud
. deformación de registros
El aumento de la presión arterial
se asocia a normalización de los PESS
No existen estudios concluyentes
PRESIÓN EN MUÑÓN DE ARTERIA CARÓTIDA
INTERNA:
Refleja el flujo sanguíneo colateral
en la zona distal al pinzamiento.
Si presión crítica del muñón < 50
mmHg indica necesidad de shunt.
No correlación con cambios en EEG,
FSCr, ni con el estado neurológico del paciente despierto
Especificidad y sensibilidad bajas.
SJVO2:
Indica relación entre FSC y consumo de
O2 cerebral total.
Sensibilidad baja.
DOPPLER TRANSCRANEAL:
Mide velocidad de flujo sanguíneo en
arterias cerebrales.
Sensibilidad baja.
MEDICIÓN DE FSCR MEDIANTE XENÓN:
Análisis gammagráfico de la curva de
eliminación de Xe en la arteria pinzada.
Método más eficaz para detectar
isquemia cerebral focal.
Alto costo y complejidad técnica.
Especificidad y sensibilidad altas.
En
definitiva la mayoría de técnicas usadas para la monitorización de la función
cerebral, tienen importantes limitaciones bien por su falta de sensibilidad y
especificidad, o bien por su alto costo y complejidad técnica.12,13,16.Todos
los monitores que nos guían para tomar decisiones respecto al uso de Shunt y al
tratamiento de la presión arterial, tienen su eficacia pero exhiben falsos
datos positivos y negativos14 durante la cirugía carotidea.
Referencias:
1.- Gaida
B:J:, Gervais H.W.,Mauer D., et al.: Anesthesiology problems in Takayasu´s
syndrome. Anaesthesist 1991, Jan; 40 (1):1-6
2.- Rizzi R, Bruno S, Stellacci C,et
al. Takayasu's arteritis: a cell-mediated large-vessel vasculitis Int J Clin
Lab Res 1999;29(1):8-13
3.- Gutierrez del Manzano.: Aneurismas
arteriales en la infancia. En "Tratado de
aneurismas".Ed.Estevan,S.J.M.;Ed Uriach& Cia. S.A. pp:539-558, 1997
4.- Dudra
J.,Shiiya N., Kunihara T., et al.: Takayasu´s aortitis treated surgically by
extensive aortic replacement. A case report. J.Cardiovasc.Surg.
(Torino)1999 Dec; 40 (6): 865-70.
5.- Srivastava AK, Pandey S, Kapoor
A.: Radical aortic replacement employing simultaneous modified Bentall and
elephant trunk procedure in Takayasu's arteritis. : J Cardiovasc Surg (Torino)
2000 Feb;41(1):117-20
6.-
Elsasser S., Soler M., Bolliger C, et al.: Takayasu disease with predominant
pulmonary involvement. Respiration 2000;67(2):213-5.
7.- Nakao
K., Ikeda M.,Kimata S., et al:Takayasu´s arteritis: Clinical report of
eighty-four cases ofand inmunological studies of seven cases.Circulation
1967;35:1141-55
8.- Lupi
H.E., Sánchez T.G.,Horowith S.,et al.:Pulmonary artery involvement in
Takayasu´s arteritis. Chest1975;67:69-74.
9.-Roy CS,
Sherrington CS: On the regulation of the blood supply of the brain. J.Physiol.
1890;11: 85-109
10.-Blanco E., Rodríguez
F., Alvarez J.: Metabolismo y flujo sanguíneo cerebral en "Fisiología
aplicada a la anestesiología".Fundación Europea para la Enseñanza de la
Anestesiología en la formación continuada. Ed. Ediciones Ergon S.A. pp.405 -
426,1997
11.-M.A. Zuazu Cornide:
"Papel de la Anestesia intravenosa en pacientes intervenidos de Cirugia
Cerebrovascular". En "Anestesia Intravenosa" Edit: Marisol
Carrasco Jimenez. Ed: EDIKA MED pp: 431-443,
1997 Productos Roche.
12.-Serrano Atero
M.S.,Maldonado Campos,A.J., Garcia Saura P. Et al: Anestesia en la
endarterctomia carotidea. Actualizaciones en Anestesia y Reanimación. Vol.8Nº3,pp:101-110.,!998.
13.-Maldonado A.J. Serrano
Atero M.S.,Costela J.L. et al.Novedades anestésicas en angiología y cirugía
vascular. En "Novedades farmacológicas en las vasculopatias" ed: Ros
Díe E. Edit:Uriach & Cia S.A. pp:475 - 496, 1998.
14.-Gilsanz F.,Martín
Hernández G., Matute E et al: Anestesia en la endarterectomia carotidea,
Act.Anest.Reanim. vol 9,Nº 3,pp103-114,1999.
15.-M.Kawaguchi,H.Ohsumi,
T.Nakajima et al.: Intraoperative monitoring of cerebral haemodynamycs in a
patient with Takayasu's arteritis. Anaesthesia,1993,vol 48, pp
496-498
16.-Hoffmann M, Corr P, Robbs J.:
Cerebrovascular findings in Takayasu disease. J Neuroimaging 2000
Apr;10(2):84-90
16.-Ando M, Sasako Y, Okita Y,
Tagusari O.,et al.: Surgical
considerations of occlusive lesions associated with Takayasu's arteritis. Jpn
J Thorac Cardiovasc Surg 2000 Mar;48(3):173-9
17.-Stoodley MA, Thompson RC,
Mitchell RS, et al.: Neurosurgical and neuroendovascular management of
Takayasu's arteritis Neurosurgery 2000 Apr;46(4):841-51; discussion 851-2
18.-Sparks SR, Chock A, Seslar S,
Bergan et al.: Surgical treatment of
Takayasu's arteritis: case report and literature review. Ann Vasc
Surg 2000 Mar;14(2):125-9
19.- Inder SJ, Bobryshev YV, Cherian
SM, et al.: Immunophenotypic analysis
of the aortic wall in Takayasu's arteritis: involvement of lymphocytes,
dendritic cells and granulocytes in
immuno-inflammatory reactions. Cardiovasc Surg 2000
Mar;8(2):141-8
20.-Singh S, Bali HK, Salaria M, et
al.: Takayasu's arteritis in young children: a potentially treatable condition.
Indian Pediatr 1999 Mar;36(3):291-6,
21.- Lusic I, Maskovic J, Jankovic
S, et al.: Endoluminal stenting for subclavian artery stenosis in Takayasu's
arteritis Cerebrovasc Dis 2000 Jan-Feb;10(1):73-5