|
CON TRAUMATISMO CRANEOENCEFÁLICO.
Autores:
Dr. Nordal González Valera; Dr. Juan Carlos Leyva Calzadilla; Institución: HOSPITAL
PROVINCIAL DOCENTE "VLADIMIR ILICH LENIN". Email: fuerza@cristal.hlg.sld.cu Resumen Introducción Método Discusión Conclusiones Bibliografía Enviar Comentarios
Se realizó un estudio transversal de las complicaciones médicas en 112 pacientes graves con traumatismo craneoencefálico ingresados en la Unidad de Cuidados Intensivos del Hospital V. I. Lenin entre abril de 1997 y diciembre de 1998, tomándose como variable dependiente el estado al egreso de la unidad. Las complicaciones médicas fueron frecuentes e incrementaron la mortalidad, aumentando su incidencia en las personas de mayor edad. Las alteraciones hidroelectrolíticas, las infecciones nosocomiales y la insuficiencia respiratoria aguda fueron las complicaciones médicas más comunes, pero las mortales más frecuentes fueron el shock y las infecciones respiratorias. Estas dos últimas, junto a las alteraciones hidroelectrolíticas y el fallo multiorgánico fueron las más fuertemente asociadas a elevación de la mortalidad. Un valor en la escala de coma de Glasgow menor o igual a 8 puntos fue en Cuerpo de Guardia el único indicador asociado a incremento de la mortalidad, mientras que a la admisión se asociaron a incremento de la mortalidad el hallazgo de shock, un valor en la escala de coma de Glasgow menor o igual a 8 puntos, insuficiencia respiratoria aguda, hiperglicemia o trastornos hidroelectrolíticos. Fue frecuente el uso de ventilación mecánica, relacionándose esto con mayor número de infecciones respiratorias en proporción directa a los días de ventilación. El shock más frecuente fue el séptico, originándose la septicemia habitualmente de las vías respiratorias. En la sociedad moderna el traumatismo craneal y la injuria cerebral traumática que le acompaña constituyen un importante problema de salud tanto en los países industrializados como en los que se encuentran en vías de desarrollo1-4. Los accidentes de tráfico, laborales, domésticos y las guerras continúan aumentando el número de casos en todo el mundo1,5-7, y a pesar del perfeccionamiento de la atención de emergencia de este tipo de enfermos8-13, la creación de novedosos medios de diagnóstico14-18 y monitorización11,12,19-24, la introducción de nuevos fármacos neuroprotectores25-27 y la especialización en la atención neurointensiva3,10-12,19-24,28-32, este tipo de trauma continúa presentando el mayor potencial de morbimortalidad entre todos los tipos de traumatismos33. En nuestro país el trauma constituye la cuarta causa de muerte, con una tasa bruta de mortalidad de 47.4 x 100 000 habitantes durante el año 1998, pero representó la primer causa de muerte en las personas menores de 40 años y la principal causa de años de vida potencialmente perdidos por 1000 habitantes con un valor de 8.5 por 1000 habitantes. En la provincia de Holguín la mortalidad fue de 42 x 100 000 habitantes6. La injuria traumática del sistema nervioso central es el resultado de la lesión mecánica inmediata del tejido cerebral que ocurre en el momento del impacto y que no se puede modificar, conocida por lesión cerebral primaria, pero también de mecanismos indirectos y modificables que se desarrollan en el plazo de minutos, horas, días y hasta semanas después del trauma craneal que originan la llamada lesión cerebral secundaria, la cual puede estar dada por causas sistémicas y/o intracraneales. Las primeras incluyen hipotensión, hipoxia, anemia, hipertermia, hipercapnia, hipocapnia, alteraciones hidroelectrolíticas y del equilibrio ácido-base, hiperglicemia, hipoglicemia, y trastornos inflamatorios sistémicos como el síndrome de respuesta inflamatoria sistémica. Las causas intracraneales son la hipertensión intracraneal, lesiones con efecto de masa, vasoespasmo, hidrocefalia, infecciones, convulsiones y anormalidades del flujo sanguíneo cerebral, así como otras alteraciones menos obvias pero igual de dañinas y a las cuales algunos llaman lesión cerebral terciaria dadas por alteraciones neuroquímicas de las células nerviosas que incluyen la inducción de actividad de neurotransmisores aberrantes, trastornos en la unión a receptores y reincorporación de neurotransmisores, síntesis de factores neuroquímicos "autodestructivos" y/o mediadores de la inflamación, y afectación de los factores neuroprotectores endógenos. Estos cambios ejercen un efecto neurotóxico directo, y por perturbación de la homeostasis iónica aumentan la tumefacción cerebral y la presión intracraneal acentuando las alteraciones de la autorregulación del flujo sanguíneo cerebral regional que origina isquemia cerebral y crea un circulo vicioso al aumentar aún más el edema cerebral, lo cual a su vez aumenta la presión intracraneal y disminuye la presión de perfusión cerebral y el flujo sanguíneo cerebral global, limitando el transporte de oxígeno hacia el encéfalo, exacerbando aún más la lesión cerebral secundaria10,12,31,32,35-40. Se ha estimado que más de un tercio de los pacientes con traumatismo craneoencefálico grave experimentan una o más formas de lesión cerebral secundaria durante su período postraumático, correlacionándose estos eventos con una duplicación de la mortalidad y un gran aumento de la morbilidad10,31,32,41, siendo la hipotensión y la hipoxia los determinantes más poderosos de la futura evolución de los mismos10,31,32. La gravedad del problema es mayor toda vez que estos enfermos generalmente están en coma, y muchas veces con necesidad de ventilación mecánica y politraumatismos creando un terreno propicio para el desarrollo de infecciones u otras complicaciones2,4,42-45, las cuales pueden influir y determinar en su evolución y recuperación neurológica cuando no ocasionan por si misma la muerte del paciente, y aunque usualmente se usa como índice de eficacia del tratamiento la reducción de la mortalidad, en realidad este no es el único objetivo que se persigue en estos pacientes ya que siempre se desea alcanzar la máxima recuperación neurológica, lo cual sólo se puede lograr previniendo o tratando eficazmente todo tipo de lesión secundaria4,10,11. Las complicaciones médicas, la mayor parte de las veces, producen o exacerban inevitablemente la lesión cerebral secundaria, y frecuentemente son la causa de muerte de estos paciente2,4,11,43,45,46. Motivados por todo lo anterior nos dimos a la tarea de realizar esta investigación en la cual determinamos la prevalencia e influencia de las complicaciones médicas en pacientes con traumatismo craneoencefálico entre abril de 1997 y diciembre de 1998 en la Unidad de Cuidados Intensivos del Hospital V.I.Lenin donde el trauma craneal ocupa un importante papel en la morbilidad y mortalidad siendo motivo de ingreso de uno de cada diez pacientes admitidos en esta unidad, y situándose siempre entre una de las tres primeras causas de muerte de este Servicio. SubirOBJETIVOS Generales: 1. Contribuir con las instituciones de salud al análisis de las complicaciones médicas en los pacientes con traumatismo craneoencefálico ingresados en las Unidades de Cuidados Intensivos. Específicos
Se realizó un estudio transversal de las complicaciones médicas en pacientes con traumatismo craneoencefálico ingresados en la Unidad de Cuidados Intensivos del Hospital General Docente " V. I. Lenin" en el período comprendido entre abril de 1997 y diciembre de 1998. El único criterio de selección muestral fue el que cumpliese el requisito de estar ingresado en la Unidad de Cuidados Intensivos y tener un traumatismo craneoencefálico de cualquier etiología. Se analizaron las siguientes variables: edad, sexo, estado al egreso de la Unidad de Cuidados Intensivos, complicaciones médicas en la Unidad de Cuidados Intensivos, compromiso vital a la admisión en Cuerpo de Guardia, situación clínica a la admisión en la Unidad de Cuidados Intensivos y uso de ventilación mecánica. Como variable dependiente se tomó el estado al egreso de la Unidad de Cuidados Intensivos, y las demás se consideraron variables independientes. Se clasificó el estado al egreso del paciente de la Unidad de Cuidados Intensivos en vivo o fallecido. Se consideró la complicación médica como aquella alteración patológica que no requirió tratamiento quirúrgico para su solución. Definimos como infección nosocomial las adquiridas o incubadas en el hospital y presentes durante la estancia del paciente en la Unidad de Cuidados Intensivos. Para determinar la existencia de infección en las diferentes localizaciones se utilizaron los criterios diagnósticos habituales48,49. La existencia de trastornos hidroelectrolíticos fue considerada ante la presencia de expansión o contracción de volumen, o el hallazgo de hipernatremia, hiponatremia, hipercaliemia, hipocaliemia o la existencia de acidosis o alcalosis, definiéndose los valores estimados para determinar estas alteraciones en el Anexo I. Determinamos la presencia de shock y lo clasificamos, de acuerdo a los criterios clásicos50,51. La insuficiencia respiratoria aguda fue diagnosticada gasométricamente, considerándose al obtenerse una presión de oxígeno en sangre arterial menor de 55mmHg y/o una presión de dióxido de carbono en sangre arterial mayor de 50mmHg acompañándose de acidemia52. Aplicamos los criterios clásicos para definir distress respiratorio del adulto53,54 e hipoventilación alveolar55. El hallazgo de disrritmias cardíacas se tomó como complicación cuando esta condujo a trastornos hemodinámicos o fue sostenida por más de 30 minutos, precisándose tratamiento médico. Se excluyeron la bradicardia sinusal y la taquicardia sinusal. La existencia de coagulopatía se registró ante la presencia de al menos una de las alteraciones del coagulograma definidas en el Anexo I. Se utilizó como criterio de insuficiencia renal aguda el hallazgo de cifras de creatinina superiores a 135mmol/L durante al menos dos días, o el desarrollo de anuria sin existir contracción de volumen. La presencia de convulsiones, status convulsivo 56 y muerte cerebral57 se consideró según los criterios clásicos. Definimos la desnutrición como la presencia de una pérdida de peso corporal evidente (>10%) a partir de su admisión en la UCI, con resaltada pérdida de la grasa subcutánea, desgaste muscular, presencia de edemas en tejido celular subcutáneo justificado solamente por hipoproteinemia, acompañándose estos hallazgos clínicos de una albúmina sérica menor de 28 g/l y conteo de linfocitos menor de 1200/mm3. Asumimos como hipertensión arterial la presencia de cifras de tensión arterial sistólica mayor de 150mmHg o diastólica mayor de 100mmHg durante más de 30 minutos y que precisase tratamiento médico antihipertensivo, excluyendo que fuese motivado por aumento de la presión intracraneal. Consideramos una complicación médica como causa de muerte del paciente cuando ésta fue incluida dentro de las causas de muerte del paciente según lo recogido en el Certificado de Defunción. Como trastornos trombóticos tomamos el desarrollo de tromboembolismo pulmonar confirmado anatomopatológicamente, o trombosis venosa profunda según los criterios clínicos usuales58. El fallo múltiple de órganos54 fue definido cuando además de las alteración neurológica propia del trauma craneal presentaba al menos afectación de cuatro de los siguientes sistemas: respiratorio, cardiovascular, hematológico, renal, hepático, gastrointestinal o endocrino, estableciéndose las alteraciones necesarias para considerar afección de cada uno de estos sistemas en el Anexo I. La hiperglicemia a la admisión en la Unidad de Cuidados Intensivos se manejó ante cifras de glicemia mayores de 8mmol/L. Se tomó como fractura inestable a la admisión en Cuerpo de Guardia la presencia de cualquier fractura ósea no inmovilizada a su arribo a esta. El foco de infección que propició el desarrollo de shock séptico fue el sitio de infección a partir del cual se originó la bacteriemia que provocó el shock séptico. Consideramos que un paciente recibió ventilación mecánica cuando estuvo acoplado a una máquina de ventilación durante al menos 3 horas. La recolección de los datos primarios se realizó mediante la revisión de los expedientes clínicos de los casos por el autor del estudio y la confección de un formulario a tal efecto (Anexo II), que recogía las variables de interés. Creamos una Base de Datos en el Sistema D-Base y empleamos en el procesamiento estadístico de los datos el Sistema Epi Info, en su versión 5.0. El análisis estadístico fue realizado mediante distribución de frecuencias simples en escalas cualitativas y cuantitativas con el uso del porcentaje. Para el estudio de la relación existente entre algunas variables de interés se empleo el Chi cuadrado (Maentel Haenszel con la Corrección de Yates, según fuera el caso) para un nivel de significación de un 95%. En el análisis de las relaciones con significación estadística calculamos la Razón de Productos Cruzados y su Intervalo de Confianza. Los resultados así obtenidos se muestran en cuadros de distribución de frecuencia simple y en gráficos de sectores.
Se estudiaron 112 pacientes graves con traumatismo craneoencefálico ingresados en la Unidad de Cuidados Intensivos del Hospital General V. I. Lenin. Al determinar la prevalencia de los casos por grupos de edades, según se muestra en el Cuadro 1 predominó la población joven en edad laboralmente activa, de forma similar a lo descrito en otros estudios sobre trauma craneal1-4,7,31,43,46, como por ejemplo lo reportado por E. Gordon et al.46 en un gran estudio de 21 años que incluyó 2298 pacientes y que constituye el trabajo con mayor número de casos de los revisados. Al comparar por grupos de edades los pacientes con complicaciones médicas con los que no las presentaron apreciamos, en los que tuvieron éstas, mayor proporción de pacientes ancianos y menor de jóvenes, por lo cual se deduce que la presencia de las mismas aumenta con la edad. Al igual que la literatura revisada1,2,31,43,46 el sexo masculino fue el más afectado por este tipo de lesiones, representando el 83.9% de todos los pacientes y el 85.2% dentro del grupo de pacientes con complicaciones médicas estudiados, es decir, una incidencia mayor de cinco veces que el sexo femenino. En el estudio de E. Gordon et al.46 la cuarta parte de los casos fueron mujeres, mientras que en un servicio de atención a pacientes graves en Cuba se reportó una proporción de 10 hombres con traumatismo craneoencefálico por cada mujer2. La mortalidad de los pacientes con traumatismo craneoencefálico grave siempre es elevada 1-7,31,43,46,47 pero más aún si se le asocian complicaciones médicas3,31,41,45-47, como se observa en el Cuadro 2. Esta patología ha constituido una de las tres primeras causas básicas de muerte más frecuente en la Unidad de Cuidados Intensivos polivalente a partir del momento en que se independizaron los Cuidados Coronarios de esta sala. Como se muestra en estos dos primeros cuadros la presencia de complicaciones médicas fue elevada entre el universo de pacientes estudiados. La presencia de complicaciones de tratamiento médico es frecuente entre estos pacientes que no en pocas ocasiones desarrollan un síndrome de respuesta inflamatoria sistémica,59 provocado por el trauma que les produce afección de diversos órganos llegando inclusive hasta un fallo múltiple de órganos54,60, y aún sin llegar a estos extremos se ven agredidos muchas veces por la necesidad de ventilación mecánica11,31,42,46 que facilita las infecciones respiratorias en estos enfermos2,4,42,61-64, en los cuales además se describen alteraciones del sistema inmune65,66. También el estado de coma y el encamamiento predisponen al desarrollo de infecciones y shock séptico44,67-73, trombosis venosa58 y tromboembolismo pulmonar74. Los múltiples cateterismos (abordajes venosos y arteriales, sondas vesicales, cateterismo para medir presión intracraneal) son fuentes de infección49. La terapéutica dirigida al tratamiento del edema cerebral puede provocar trastornos hidroelectrolíticos y del equilibrio ácido-base. Es frecuente la desnutrición y la necesidad de alimentación parenteral75 en estos enfermos hipercatabólicos76, lo cual predispone a más complicaciones. Además es una realidad que en muchos de ellos coexisten otros tipos de lesiones traumáticas que también pueden facilitar el desarrollo de complicaciones médicas, por tanto no es raro que en casi tres cuarto de los casos hubiese al menos una complicación médica durante su estadía en la Unidad de Cuidados Intensivos. Las complicaciones médicas más frecuentes fueron los trastornos hidroelectrolíticos y del equilibrio ácido-base (Gráfico 1). Este grupo de alteraciones fue también el más común en un trabajo sobre complicaciones médicas en trauma craneal severo publicado por J. Piek45 basado en una muestra de 734 pacientes, mientras que en el gran estudio de E. Gordon et al.46 constituyó la segunda complicación en frecuencia, pero incluyó a todo paciente con trauma craneal y no solamente a aquellos graves como los de este trabajo. En este último estudio la complicación más frecuente fue la bronconeumonía, la cual en el trabajo de J. Piek ocupó el segundo lugar. Entre los enfermos incluidos en nuestro estudio el 53,6% (60 pacientes) sufrieron infección nosocomial lo cual la sitúa como la segunda complicación más frecuente, y dentro de este grupo 56 presentaron infección respiratoria, 6 infección del tracto urinario, 6 flebitis, 2 meningoencefalitis postquirúrgica, 2 peritonitis bacterianas postoperatorias (en politraumatizados que requirieron laparotomía por traumatismo abdominal) y en 6 casos hubo infección de heridas de piel asociadas a fracturas óseas, todo lo cual suma 78 reportes de infección adquiridos en el medio hospitalario, siendo esto posible por la existencia de más de un sitio infectado en algunos pacientes. La incidencia de infecciones nosocomiales en este grupo de pacientes fue muy superior a las tasas reportadas habitualmente para pacientes hospitalizados48, en los cuales se estima que cada 100 pacientes se reportan de 5 a 8 infecciones nosocomiales, pero sin embargo está acorde con lo referido por otros autores para pacientes extremadamente críticos sometidos a procederes invasivos, y en ocasiones con larga estadía en una unidad de atención a pacientes graves44,45,49,61,63,64,68-70. La incidencia de infección respiratoria fue muy superior a la del resto de las infecciones, llegando a afectar al 50% de los enfermos y constituyendo el 71.8% de los reportes de infección nosocomial, pero estando presente en el 93.3% de los pacientes con infección. En 53 pacientes (47.3%) se consideró en algún momento de su estadía en la Unidad de Cuidados Intensivos la presencia de insuficiencia respiratoria aguda, siendo las principales causas la bronconeumonía, el distress respiratorio del adulto y la hipoventilación alveolar por trastornos neurológicos. La presencia de trastornos de la coagulación no fue inusual. De los enfermos que presentaban coagulopatías, dos tomaban anticoagulantes dicumarínicos por trastornos cardíacos y en ambos casos el trauma craneal no fue severo, pero desarrollaron hematoma yuxtadural que a pesar de tratamiento quirúrgico culminaron con la muerte de los pacientes. El trauma craneal, aún leve, constituye un problema grave en los pacientes bajo tratamiento con anticoagulantes77. Uno de estos casos presentaba una prótesis valvular aórtica, situación en la cual existe controversia en cuanto al uso de anticoagulantes debido al riesgo de hemorragia intracraneal y por otro lado, a la posibilidad de trombosis de la prótesis valvular de no existir anticoagulación78. Es frecuente el desarrollo de coagulopatías entre los pacientes politraumatizados, pero dentro de éstos donde más se encuentra es en los que presentan trauma craneal que en ocasiones llegan a presentar hasta una coagulación intravascular diseminada, fundamentalmente si desarrollan un síndrome de respuesta inflamatoria sistémica consecutivo al trauma, llegando a reportarse por algunos autores una frecuencia de entre un 50 a 70% en estos casos79. También debe tenerse presente como causa de coagulopatía las transfusiones masivas de hemoderivados en algunos de estos pacientes provenientes generalmente del salón de operaciones. En el Gráfico 2 se presentan las complicaciones médicas que fueron causa de muerte del paciente. Se puede apreciar que las infecciones nosocomiales y la insuficiencia circulatoria aguda fueron las complicaciones mortales que más se registraron. A semejanza de esto, en el estudio de E. Gordon et al.46 predominaron la septicemia y la insuficiencia cardiocirculatoria dentro de las afecciones extracraneales con resultado letal, mientras que en otros trabajos de autores cubanos la infección respiratoria fue la complicación médica con mayor mortalidad2,4,43,44. Las complicaciones cardíacas mortales fueron en un caso un infarto agudo del miocardio, en otro paciente un taponamiento cardíaco, y en dos casos disrrítmias cardíacas. En los dos enfermos que el tromboembolismo pulmonar provocó la muerte se desarrollo primero trombosis venosa profunda de miembros inferiores, y luego tromboembolismo pulmonar comprobado por autopsia. La contraindicación del uso de anticoagulante en estos pacientes3,31 crea un serio problema en el manejo de esta situación80, sobre todo cuando no se dispone de filtros en sombrilla para bloqueo de la vena cava inferior que constituye el método de elección para la prevención del tromboembolismo pulmonar en esta situación74. El Cuadro 3 nos ofrece un análisis estadístico que determina las complicaciones médicas significativas como indicadores aislados de pronóstico desfavorable. El shock, los trastornos hidroelectrolíticos, la presencia de infección respiratoria y el fallo múltiple de órganos fueron las patologías independientes asociadas a incremento de la mortalidad con mayor significación estadística (p<0.005). Las coagulopatías y el distress respiratorio del adulto (p<0.01), así como la insuficiencia renal aguda y las disrritmias cardíacas (p<0.05) también se asociaron a aumento de la letalidad. El trabajo de J. Piek45 determinó que la septicemia, la neumonía, las coagulopatías y la hipotensión fueron los máximos predictores independientes de aumento de la morbilidad y la mortalidad en los pacientes con injuria cerebral traumática. El estudio de J. Piek no analizó el fallo múltiple de órganos como una entidad aislada, por lo que no existen bases de comparación en este aspecto, y en su estudio los trastornos hidroelectrolíticos no fueron determinantes aislados de aumento de la mortalidad, como tampoco lo fueron el distress respiratorio, la insuficiencia renal aguda ni las disrritmias cardíacas. En este mismo cuadro 3 mostramos el resultado del cálculo de la razón de productos cruzados de las complicaciones médicas estadísticamente significativas. Este indicador nos permite definir en cuantas veces la presencia de cada una de estas complicaciones médicas vistas como factores de riesgo aumentan la probabilidad de muerte de estos pacientes durante su estadía en la Unidad de Cuidados Intensivos, teniendo en todos los casos un alto grado de seguridad porque nunca el intervalo de confianza incluyó valores por debajo de 0. Por ejemplo, la presencia de shock incrementa en 62.5 veces la posibilidad de una evolución fatal en la UCI para un paciente con traumatismo craneal con respecto a otro paciente que también tenga un traumatismo craneal igual pero que no esté en shock. No se calculó la razón de productos cruzados en los casos de status convulsivo o desnutrición porque estas complicaciones no fueron significativas estadísticamente. En el Cuadro 4 se relaciona el compromiso vital de los lesionados a su admisión en el Cuerpo de Guardia con su estado al egreso de la Unidad de Cuidados Intensivos. Solamente fue estadísticamente significativo como predictor de evolución fatal la presencia de un valor menor o igual a 8 puntos en la escala de coma de Glasgow por lo cual se le determinó la razón de productos cruzados, obteniéndose que un paciente que llegase a Cuerpo de Guardia con un valor de la escala de coma de Glasgow inferior o igual a 8 puntos tiene 2.72 más posibilidades de fallecer que otro que presentase un valor mayor (intervalo de confianza de 1.09;6.88). Varios estudios han demostrado que el factor más asociado a un pronóstico desfavorable en un paciente con trauma craneal es que presente un valor bajo en la escala de coma de Glasgow7,10,11,13,31,43,46. El Cuadro 5 nos ofrece un análisis similar al del cuadro anterior pero en este caso en relación a la situación clínica del paciente a la admisión en la Unidad de Cuidados Intensivos. La presencia de cualquiera de las alteraciones clínicas analizadas se asoció a incremento de la mortalidad con significación estadística. Un valor de la escala de coma de Glasgow menor o igual a 8 puntos, el hallazgo de insuficiencia respiratoria aguda, así como la existencia de alteraciones hidroelectrolíticas, hiperglicemia y shock fueron los trastornos clínicos aislados, valorados al momento de la admisión en la Unidad de Cuidados Intensivos, asociados a mayor mortalidad (p<0.005). En todos los casos se le determinó la razón de productos cruzados obteniéndose que los pacientes que presentan insuficiencia circulatoria aguda, un valor en la escala de coma de Glasgow menor o igual a 8 puntos e insuficiencia respiratoria aguda a la admisión en la Unidad de Cuidados Intensivos tienen un riesgo mayor de fallecer, muy por encima de los que presentan otras afecciones o no tienen ninguna alteración clínica. El hallazgo de un valor en la escala de coma de Glasgow menor o igual a 8 puntos en este caso aumenta el riesgo de evolución fatal de un paciente en 44.78 veces, mucho más de lo que significa su hallazgo en Cuerpo de Guardia (ver antes), a pesar de que fue el único parámetro estadísticamente significativo como indicador de aumento de la mortalidad en ambas situaciones. Al igual que en otros estudios2,4,7,8,9,11,13,45,46 fue frecuente la necesidad de apoyo ventilatorio a los pacientes con traumatismo craneoencefálico grave. Recibieron ventilación mecánica 78(69.6%) de los 112 enfermos, y de estos 66 presentaron complicaciones médicas (84.6% de los pacientes ventilados). En los pacientes que no sufrieron complicaciones médicas y se ventilaron esto se debió a efectos anestésicos postoperatorios, al uso de la llamada ventilación profiláctica o por tratamiento del edema cerebral. En el gráfico 3 se aprecia que casi todos los pacientes que fallecieron recibieron ventilación mecánica, pero esto no significa que el uso de ventilación mecánica predisponga a una evolución fatal, sino que la gravedad de estos enfermos los llevo a necesitar este tipo de apoyo vital. De los 46 pacientes vivos al egreso de la Unidad de Cuidados Intensivos 16 precisaron apoyo ventilatorio (34.8%). En el Gráfico 4 apreciamos que los pacientes que recibieron ventilación mecánica fueron más susceptibles a presentar infección respiratoria, y entre más días de ventilación transcurriesen más frecuente fue este hallazgo, en coincidencia con lo reportado por otros autores42,61-64 que plantean que entre el 5to y 15mo día aparecen la mayoría de las neumonías asociadas a la ventilación, aunque su incidencia aumenta según transcurren los días. Algunos estudios61,62 han demostrado que la presencia de un trauma craneal es un factor independiente de riesgo de neumonía asociada a la ventilación con un valor de p<0.001, pero además, en estos pacientes pueden coexistir un grupo de alteraciones que también son reportados como factores independientes de riesgo de neumonía62 como por ejemplo la posición supina de la cabeza (p<0.013), monitoreo de la presión intracraneal (p<0.002), realizar más de una intubación endotraqueal (p<0.001), ventilación mecánica por más de 24 horas (p<0.0001), ausencia de reflejos de la vía aérea (p<0.0001), broncoaspiración (p<0.0001), tratamiento con cimetidina por la prevención de úlceras de stress (p<0.01), tratamiento previo con antibióticos (p<0.004). El hecho de que un paciente tenga colocado un tubo endotraqueal juega un papel fundamental en el desarrollo de la infección respiratoria debido a la colonización bacteriana que se produce a su alrededor81. La presencia de un tubo endotraqueal también se ha involucrado con aumento del riesgo de neumonía61. Las alteración de los mecanismos respiratorios fisiológicos de defensa del aparato respiratorio y las agresiones a que se ven sometidos estos enfermos hacen muy frecuente la presencia de infección respiratoria en ellos. El shock fue una de las patologías que de forma independiente se asoció a mayor mortalidad en los pacientes. En el Cuadro 6 se determina la frecuencia de los distintos tipos de insuficiencia circulatoria aguda atendiendo a su fisiopatología. El tipo de shock más frecuente fue el séptico, constituyendo más de la mitad de los casos, lo cual no es sorprendente teniendo en cuenta el alto índice de infección y las alteraciones del sistema inmune presentes en estos pacientes2,4,42,44,-46,49,51,61-73. Debido a esto se confeccionó el Cuadro 7 que nos muestra que en la mayoría de los casos la infección respiratoria fue el foco infeccioso del cual se desprendió la bacteriemia que llevó al shock séptico. Se plantea que la bacteriemia junto con la infección respiratoria son las principales causas de infección nosocomial en Cuidados Intensivos67. Las infecciones intraabdominales que provocaron el shock séptico fueron en dos casos infección del tracto genitourinario y una peritonitis postquirúrgica en un paciente que había requerido laparotomía debido a hemoperitoneo por lesión hepática traumática durante el accidente que también le provocó el trauma craneal. La sepsis es la principal causa de muerte tardía en los pacientes que sobreviven la injuria traumática inicial y prolongan su estadía en las unidades de atención a pacientes graves44.
RECOMENDACIONES
BIBLIOGRAFIA Ingebrigtsen T, Mortensen K, Romner B. The epidemiology of
hospital-referred head injury in northern Norway. Neuroepidemiology 1998; 17(3):139-46. Sánchez JL, Rodríguez A, Piferrer E, Romero LI. Aspectos
clínicos-epidemiológicos en sujetos con traumatismo craneoencefálico en un servicio de
atención al grave. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr
14-17; La Habana: Palacio de las Convenciones.1999. Marshall LF. Head injury. En: Bennet JC, Plum F, ed. Cecil Textbook
of medicine. 20 ed. Philadelphia: W B Saunders Cuidados Intensivos. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17;
Habana.Habana: Palacio de las Convenciones.1999. Splavski B, Vrankovic D, Saric G, Saftic R, Maksimovic Z, Bajek G, et
al. Early surgery and other indicators influencing the outcome of war missile skull base
injuries. Surg neurol 1998; 50(3):194-9. Kannus P, Palvanen M, Niemi S, Pakkari J, Natri A, Vuori I.
Increasing number and incidence of fall-induced severe head injuries in older
adults:nationwide statistics in Finland in 1970 - 1995 and prediction for the future. Am j
Epidemiol 1999;149(2): 143- 50. Rondon J, Echevarría AT, González A, Hernández A, Bordon J.
Evaluación de pacientes portadores de trauma craneoencefálico en la Unidad de Cuidados
Emergentes. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17;
Habana. Habana: Palacio de las Convenciones.1999. Piek J. Guidelines for the pre-hospital care of patients with severe
head injuries. Working Group for Neurosurgical Intensive Care of the European Society of
Intensive Care Medicine 1998; 24(11):1221-5. Prieto V, Rodríguez C, Hernández L, Ramírez AC. Iatrogenia en el
manejo inicial del paciente traumatizado. I Congreso Internacional de Urgencias y
Atención al Grave; 1999 Abr 14-17; Habana. Habana: Palacio de las Convenciones.1999. Chesnut RM. Secondary brain insults after head injury: clinical
perspectives. New Horizons 1995; 3(3):366-75. Chesnut RM. Medical management of severe head injury: present and
future. New Horizons 1995; 3(3):581-93. Ropper AH. Principles of neurologic emergencies and intensive care.
En: Stein JH, ed. Internal Medicine. 4 ed. St Louis: Mosby, 1994:1177-83. Fernández B, González N, Medina J. Atención de urgencia al trauma
craneoencefálico grave. Análisis de la influencia de la atención de urgencia en el
descenlace final. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr
14-17; La Habana: Palacio de las Convenciones.1999. Kerr ME, Marion D, Orndoff PA, Weber BB, Sereika SM. Evaluation of
near infrared spectroscopy in patients with traumatic brain injury. Adv Med Biol 1998;
454:131-7. Mountz JM, Hetherington H. Overview of imaging techniques for the
future. En: Bennet JC, Plum F, ed. Cecil Textbook of medicine. 20 ed. Philadelphia: W B
Saunders Company, 1996:126-33. Kane NM, Moss TH, Curry SH, Butter SR. Quantitative
electroencephalographic evaluation of non-fatal and fatal traumatic coma.
Electroencephalogr Clin Neurophhysiol 1998;106(3):244-50. Wedekind C. Comparative use of magnetic resonance imaging and
electrophysiologic investigation for the prognosis of head injury. J Trauma 1999:
47(1):44-9. Zee CS, Go JL. CT of head trauma. Neuroimaging Clin N Am 1998;
8(3):523-39. Villareal C, Narayan RK. Neurologic monitoring. En: Civetta JM,
Taylor RW, Kirby RR, ed. Critical care, 2 ed. Philadelphia: J B Lippincott Company,
1992:971-82. McKinley BA, Parmley CL, Tonneson AS. Standardized management of
intracranial pressure: a preliminary clinical trial. J Trauma 1999; 46(2):271-9. Mazzini L, Pisano F, Zaccala M, Miscio G, Gareri F, Galante M.
Somatosensory and motor evoked potentials at different stages of recovery from severe
traumatic brain injury. Arch Phys Med Rehabil 1999; 80(1):33-9. Proceeding of the 10th International Symposium of
Intracranial Pressure and Neuromonitoring in Brain Injury. Williamsburg, Virginia. USA.
May 25-29, 1997. Abdo A, Castellanos R, Figueredo J, Lage J, Álvarez A, Soler C.
Valor pronóstico de la monitorización de la hemodinámia cerebral en la patología
intracraneal de urgencia. I Congreso Internacional de Urgencias y Atención al Grave; 1999
Abr 14-17; Habana. Habana: Palacio de las Convenciones.1999. Abdo A, Castellanos R, Figueredo J, Lage J, Álvarez A, Soler C.
Valor pronóstico de los parámetros de metabolismo cerebral en la patología intracraneal
de urgencia. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17;
Habana. Habana: Palacio de las Convenciones.1999. Cawley MJ, Marbuger RK, Earl GL. Investigational neuroprotective
drugs in traumatic brain injury. J Neuros 1998; 30(6):369-74. Zafonte RD, Watanabe T, Mann NR. Amantadine: a potential treatment
for the minimally conscious state. Brain Inj 1998; 12(7):617-21. Mantz J. Neuroprotective effects of anesthetics. Ann Fr Anesth
Reanim. 1999; 18(5): 588-92. Chesnut RM. Implications of the guidelines for the management of
severe head injury for the practicing neurosurgeon. Surg Neurol 1998; 50(3):187-93. Naredi S, Eden E, Zall S, Stephesen H, Rydenhag B. A standardized
neurosurgical neurointensive therapy directed toward vasogenic edema after severe
traumatic brain injury: clinical results. Intensive Care Med 1998; 24(5):446-51. Clifton GL. Hypothermia and hyperbaric oxygen as treatment modalities
for severe head injury. New Horizons 1995; 3(3):474-8. Ruben BH, Greenberg J. Neurologic injury: prevention and initial
care. En: Civetta JM, Taylor RW, Kirby RR, ed. Critical care, 2 ed. Philadelphia: J B
Lippincott Company, 1992:725-46. Hayek DA, Veremakis C. Physiologic concerns during brain
resuscitation. En: Civetta JM, Taylor RW, Kirby RR, ed. Critical care, 2 ed. Philadelphia:
J B Lippincott Company, 1992:1449-66. Gómez JM, Saap J, Bordelois MS, Estevan JA, Sierra RE, Rodríguez E.
Morbi-mortalidad por trauma en la Unidad de Cuidados Intensivos. I Congreso Internacional
de Urgencias y Atención al Grave; 1999 Abr 14-17; Habana: Palacio de las
Convenciones.1999. Ministerio de Salud Pública. Situación de la salud en Cuba.
Indicadores básicos. 1998. Lafuente JV, Zarranz JJ. Biopatología de los traumatismos
craneoencefálicos: modelos experimentales. Rev Neurol 1998; 26(150):224-32. Lafuente JV, Cervós-Navarro J. Craniocerebral trauma induces
hemorheological disturbances. J Neurotrauma; 16(5):425-30. Lafuente JV, Uriguen M, Cervós-Navarro J. Changes in glucidic radicals in contused human brains. Neuropathology 1999; 19:28-32. Lee KR, Betz AL, Kim S, Keep RF, Hoff JT. The role of the coagulation cascade in brain edema formation after intracerebral hemorrhaghe. Acta Neurochir 1996; 138(4):396-400. Nemoto EM, Klementavicius R, Yonas H. Functional and basal cerebral metabolic rate for oxygen (CMRO2) and its relevance to the pathogenesis and therapy of brain injury. Adv Exp Med Biol 1998, 454:235-42. Hasbani MJ, Hyre KL, Faddis BT, Romano C, Goldberg MP. Distinct role for sodium, chloride, and calcium in excitotoxic dendritic injury and recovery. Exp Neurol 1998; 154(1):241-58. Signorini DF, Andrews PJ, Jones PA, Wardlaw JM, Miller JD. Adding insult to injury: the prognostic value of early secondary insults for survival after traumatic brain injury. J Neurol Neurosurg Psychiatry 1998; 66(1):20-5. Ewigs S, Torres A, El-Ebiary M, Fabregas N, Hernández C, González J. Bacterial colonization patterns in mechanically ventilated patients with traumatic and medical head injury. Incidence, risk factors, and association with ventilator-associated pneumonia. Am J Respir Crit Care Med 1999; 159(1):188-98. Batista BV, Ayala JL. Mortalidad del traumatismo craneoencefálico grave en la Unidad de Cuidados Intensivos. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17; Habana. Habana: Palacio de las Convenciones.1999. Larrondo H, Abreu A, López A. Sepsis en el traumatizado crítico. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17; La Habana: Palacio de las Convenciones.1999. Piek J. Medical complications in severe head injury. New Horizons 1995; 3(3):534-8. Gordon E, von Holst H, Rudehill A. Outcome of head injury in 2298 patients treated in a single clinic during a 21-year period. J Neurosurg Anesthesiol 1995; 7(4):235-47. Luk SS, Jacobs L, Ciraulo DL, Cortes V, Sable A, Cowell VL. Outcome assessment of physiologic and clinical predictors of survival in patients after traumatic injury with a trauma score less than 5. J Trauma 1999; 46(1):122-8. Schaffner W. Prevention and control of hospital - acquired infections. En: Bennet JC, Plum F, ed. Cecil Textbook of medicine. 20 ed. Philadelphia: W B Saunders Company, 1996:1548-53. Scoot Norwood. The prevalence and importance of nosocomial infections. En: Civetta JM, Taylor RW, Kirby RR, ed. Critical care. 2 ed. Philadelphia: J B Lippincott Company, 1992:971-82. Schuster DP, Lefrak SS. Shock. En: Civetta JM, Taylor RW, Kirby RR, ed. Critical care. 2 ed. Philadelphia: J B Lippincott Company. 1992:407-26. Parrillo JE. Shock syndromes related to sepsis. En: Bennet JC, Plum F, ed. Cecil Textbook of medicine. 20 ed. Philadelphia: W B Saunders Company, 1996:496-501. Summer WR. Respiratory failure. En: Bennet JC, Plum F, ed. Cecil Textbook of medicine. 20 ed. Philadelphia: W B Saunders Company, 1996:452-9. Taylor RW, Norwood SH. The adult respiratory distress syndrome. En: Civetta JM, Taylor RW, Kirby RR, ed. Critical care. 2 ed. Philadelphia: J B Lippincott Company, 1992:1237-47. Rinaldo JE. Multiple Organ Dysfunction Syndrome (MODS) in the context of ARDS. En: Stein JH, ed. Internal Medicine. 4 ed. St Louis: Mosby, 1994:1570-3. Rochester DF. Respiratory muscles and respiratory muscle failure. En: Stein JH, ed. Internal Medicine. 4 ed. St Louis: Mosby, 1994:1570-3. Rutecki PA. Status epilepticus. En: Civetta JM, Taylor RW, Kirby RR, ed. Critical care. 2 ed. Philadelphia: J B Lippincott Company, 1992:1477-84. Plum F. Brain death. En: Bennet JC, Plum F, ed. Cecil Textbook of medicine. 20 ed. Philadelphia: W B Saunders Company, 1996:1978-9. Mehra MR, Bode FR. Acute deep venous thrombosis. En: Civetta JM, Taylor RW, Kirby RR, ed. Critical care. 2 ed. Philadelphia: J B Lippincott Company,1992: 1283-92. Koch T. Origin and mediators involved in sepsis and the systemic inflammatory response syndrome. Kidney International 1998; 53(64 Suppl):S66-S69. Saadia R, Lipman J. Falla orgánica múltiple posterior a traumatismo. BMJ 1996; 4(6):243-4. Craven DE, Steger KA. Epidemiology of nosocomial pneumonia. Chest 1995; 108(2): 1S-16S. Garrard CS, A’Court CD. The diagnosis of pneumonia in the critically ill. Chest 1995; 108(2):17S-25S. Galí Z, Lescay M, Pardo A, Ortiz M, Machado A, Lim N. Sepsis del tracto respiratorio bajo en pacientes ventilados en la Unidad de Cuidados Intensivos del Hospital Clínico Quirúrgico "Hermanos Ameijeiras", 1998. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17; Habana. Habana: Palacio delas Convenciones.1999. Oliva L, Guzman N, Montoya N. Bronconeumonía en pacientes con ventilación mecánica artificial en la Unidad de Terapia Intensiva. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17; Habana. Habana: Palacio de las Convenciones.1999. Hirschberg DL, Moalem G, He J, Mor F, Cohen IR, Schwartz M. Accumulation of passively transferred primed T cells independently of their antigen specificity following central nervous system trauma. J Neuroimmunol 1998; 89(1-2):88-96. Abdo A, Rabell S, González A, Otero C. Estudio de la función inmune en pacientes con trauma craneo-encefálico. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17; La Habana: Palacio de las Convenciones.1999. Valles J. Bacteriemias en cuidados intensivos. Enferm Infecc Microbiol Clin 1997; 15 (3 Suppl.):8-13. Spencer RC. Epidemiology of infections in ICUs. Intensive Care Med 1994; 20 (4 Suppl.): S2-6. López M, Domínguez M, Béquer E, Santos LA. Sepsis nosocomial en la UCI. Su comportamiento en 1998. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17; Habana. Habana: Palacio de las Convenciones.1999. Rodríguez B, Santos M, Molina F, Vital ME, Pons F. Comportamiento de la infección nosocomial en una Unidad de Cuidados Intensivos. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17; Habana. Habana: Palacio de las Convenciones.1999. Jamal WY, El-Din K, Rotimi VO, Chugh TD. An analysis of hospital - acquired bacteraemia in intensive care unit patients in a university hospital in Kuwait. J Hosp Infect 1999;43(1):49-56. Crowe M, Ispahani P, Humphreys H, Kelley T, Winter R. Bacteraemia in the adult intensive care unit of a teaching hospital in Nottingham, UK, 1985-1996. Eur J Clin Microbiol Infect Dis 1998 Jun;17(6):377-84. Edgeworth JD, Treacher DF, Eykyn SJ. A 25-year study of nosocomial bacteremia in an adult intensive care unit. Crit Care Med 1999 Aug;27(8):1421-8. Mehra MR, Bode FR. Pulmonary embolism. En: Civetta JM, Taylor RW, Kirby RR, ed. Critical care. 2 ed. Philadelphia: J B Lippincott Company, 1992:1293-1302. Roberts PR. Nutrition in the head-injured patient. New Horizons 1995; 3(3):506-17. Hernández W, Rittoles A, González A, García R, Joannes J. El catabolismo protéico en el paciente politraumatizado. I Congreso Internacional de Urgencias y Atención al Grave; 1999 Abr 14-17; Habana. Habana: Palacio de las Convenciones.1999. Volans AP. The risks of minor head injury in the warfarinised patients. J Accid Emerg Med 1998; 15(3):159-61.acheco R, Rezende Neto JB, Grindlinger GA. Postoperative anticoagulation of noncardiac surgical patients with mechanical heart valve prothesis. Chest 1998; 114(4 Suppl.):331S. Levi M, Cate HT. Disseminated intravascular coagulatio NEJM 1999; 341(8):586-92. Bourdeka MA, Sadraoui N, Bouaggad A, Abassi O, Benaguida M. Deep venous thrombosis in head injured patients: therapeutic problems. Cah Anesthesiol 1996; 44(6):513-8. Huaringa AJ, Raad I, Arfeen I, Dvorack T, Hachem R. Role of endotracheal tube colonization in the pathogenesis of ventilator-associated pneumonias. Chest 1998; 114(4 Suppl.):273S.Company, 1996:126-133. Cuadro 1 Distribución de los casos por grupos de edades.
Fuente: Formulario. SubirCuadro 2 Estado al egreso de los pacientes en la UCI.
Fuente: Formulario. SubirCuadro 3 Relación entre las complicaciones médicas más relevantes y estado al egreso de la UCI.
Cuadro 4 Relación entre el compromiso vital a la
admisión en el Cuerpo de Guardia y estado al
Cuadro 5 Relación entre la situación clínica a la admisión en la UCI y estado al egreso de la UCI.
Cuadro 6 Distribución del shock según fisiopatología.
Cuadro 7 Foco primario de infección en los casos de shock séptico.
Fuente: Formulario. Gráfico 1 Complicaciones médicas presentadas en la UCI. 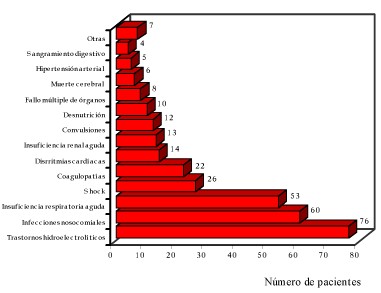
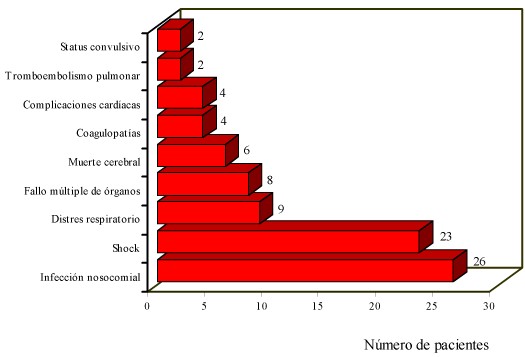
Gráfico 2 Complicaciones médicas que fueron causa de muerte de pacientes.
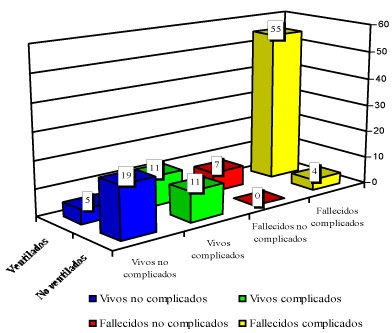
Gráfico 3 Relación entre uso de ventilación mecánica, presencia de complicación médica y estado al egreso de la UCI.
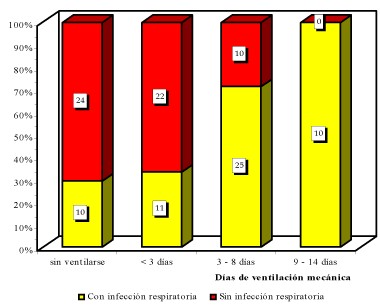
Gráfico 4 Relación entre días de ventilación mecánica e infección respiratoria.
ALGUNAS DEFINICIONES OPERACIONALES DE INTERÉS Alteraciones hidroelectrolíticas y del equilibrio ácido-base: cuando se encontró al menos una de las siguientes alteraciones: Coagulopatía: cuando se encontró al menos una de las siguientes alteraciones en el coagulograma:
Falla múltiple de órganos: ante el fallo de cuatro órganos, aparte de la disfunción neurológica producida por el trauma craneal, definiéndose fallo de cada órgano ante los siguientes criterios: Renal: se consideró cuando apareció un aumento de la creatinina por encima de 150 mmol/l durante más de dos días, o la duplicación de su valor con respecto a la cifra de creatinina presente a la admisión. También se estableció daño renal ante la presencia de una diuresis menor de 500 ml en 24 horas, descartándose contracción de volumen. Hematológica: se determinó su alteración ante el hallazgo de valores anormales en el coagulograma (ver antes). Cardiovascular: su disfunción se consideró por la aparición de hipotensión que precisase apoyo con aminas inotrópicas y/o vasopresoras a despecho de la reposición de volumen. También por la presencia de disrritmias cardíacas sostenidas en un paciente sin cardiopatía previa conocida, y la cual sólo es justificable por esta razón. Endocrina: fue planteada cuando observamos hiperglicemia que hacía recurrir a la administración de insulina exógena para intentar alcanzar la homeostasia de la glucosa, en un paciente no diabético. Si el paciente estuviese sometido a hiperalimentación parenteral se consideró por la necesidad de administrar más de una unidad de insulina por cada 5 gramos de glucosa administrada. Gastrointestinal: se determinó su disfunción por la aparición de sangramiento digestivo alto en relación con úlceras de stress, o por el desarrollo de una colecistitis alitiásica. Hepática: se estableció cuando apareció íctero no justificado por otra causa, con aumento de la bilirrubina y las transaminasas hepáticas. Sistema Nervioso Periférico: su alteración radica en la producción de una debilidad muscular generalizada debido a neuropatía periférica. Difícil de evaluar en los paciente con trauma craneal debido a los déficits motores que pueden existir consecutivos al trauma, y además por el uso frecuente de relajantes musculares en estos pacientes que habitualmente se encuentran bajo ventilación mecánica. Sistema Nervioso Central: se considera ante la falta de respuesta a los estímulos dolorosos, o un valor de la escala de coma de Glasgow inferior a 8 puntos, pero en nuestros pacientes no se tuvo en cuenta la afección de este sistema debido a que su patología de base era el trauma craneal. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||